

胃内視鏡検査がWEB予約で可能となりました。
社会医療法人 彩樹グループ


肝臓癌は大きく分けて2つに大別されます。1つは原発性、もう1つは転移性です。原発性というのは肝臓自体から発生する癌で、多くは肝細胞癌ですが、稀に胆管から発生する胆管細胞癌もあります。
転移性肝癌というのは、他臓器(頻度として多いのは大腸・胃・その他腹部臓器)から血行性に癌細胞が転移し、肝内で増殖するものです。原発性と転移性とでは生物学的な性格が異なり、治療方針も若干異なります。
原発性肝細胞癌の約 90%はウイルス感染症が原因です。B型肝炎や特にC型肝炎ウイルス(HCV)が持続感染し、肝細胞に炎症をきたし、壊死と再生を繰り返しながら慢性肝炎を経て肝硬変に移行します。その中で遺伝子異常が生じ、肝細胞癌が生じてきます。
年々、肝悪性新生物による死亡者数は増加しています。これはC型肝炎から肝硬変の罹患率が増えていることによります。肝臓癌による死亡者は増加の一途を辿っています。
厚生労働省の統計では、ウイルス性肝炎の高い罹患率を背景に肝臓癌による死亡者はここ数年、年間3万人を超えているような状況です。肺癌、胃癌、大腸癌に次いで4位です。
肝臓癌の自覚症状は特異的なものはありません。肝臓は別名「沈黙の臓器」と言われ、進行しない限り腹痛や黄疸、肝不全などの症状が自覚されません。逆に肝臓が癌に侵され肝障害を伴い、肝不全(黄疸・腹水等)を生じる場合には手遅れになることが多いです。また、疼痛も基本的に腹膜や他臓器への侵襲がない限り、初期には発生しません。症状とすれば、倦怠感・食欲不振・腹満感など非特異的なものが殆どです。
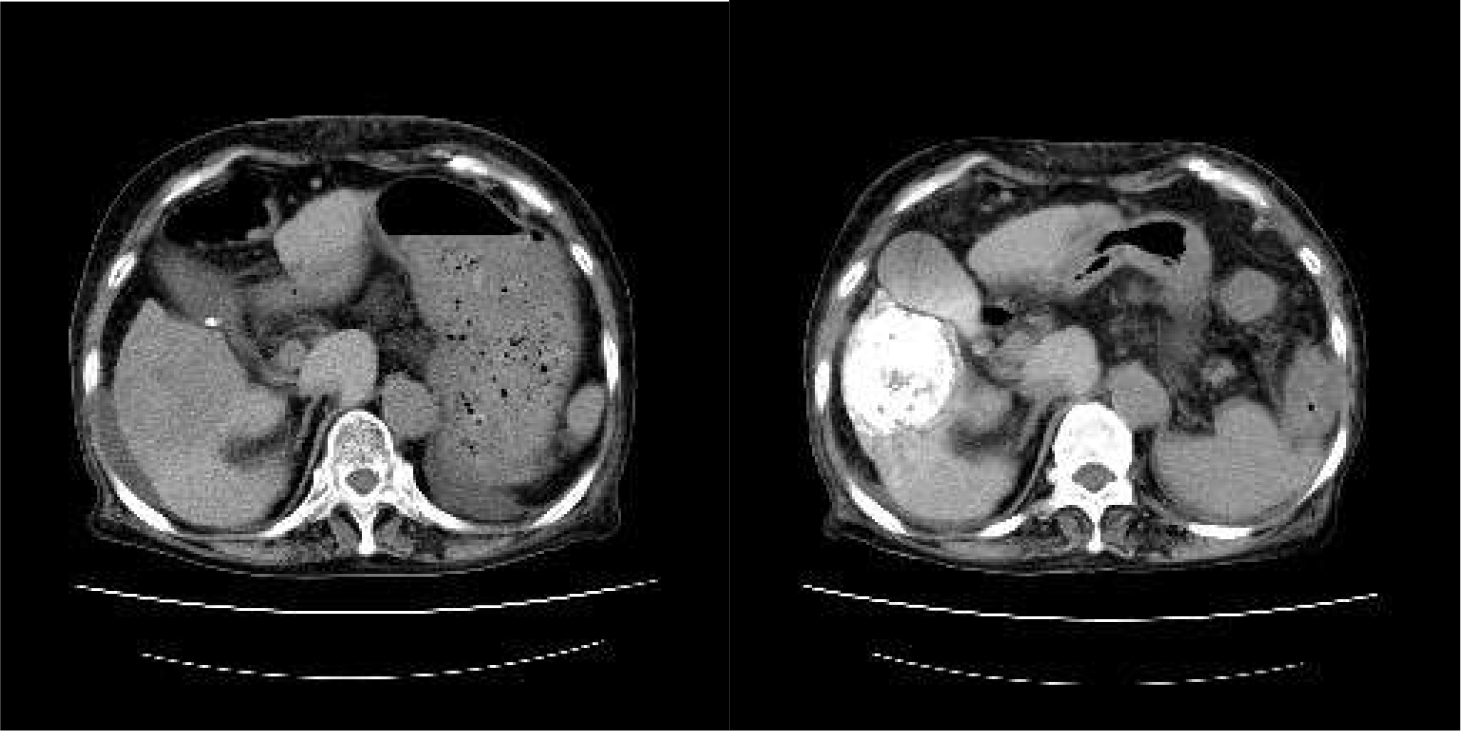
慢性肝炎や肝硬変の経過中、腹部エコーやCT等の画像診断で発見されることが多いです。その他に定期的な血液検査で腫瘍マーカー(AFPやPIVKA-Ⅱなど)の上昇や、精密検査で見つかることがあります。
血液検査は腫瘍マーカーと言って、肝臓癌が分泌する蛋白などを調べることができます。代表的なものとして AFP(アルファ型胎児性タンパク)や PIVKA-Ⅱが用いられます。一般に腫瘍マーカーは癌が存在すると陽性となりやすいですが、癌がある場合でも、必ずしもこれらが上昇するとは限りません。腫瘍の活動性が旺盛な場合やその腫瘍がマーカーを分泌する性質を強く持っていれば陽性になり、腫瘍の存在を疑わせる指標となります。また定期的に血液検査を行い、基準値よりも上昇してくる場合には要注意として、精密検査を行います。腫瘍マーカーによって癌の活動性や再発などを早期に発見することもできます。但し、腫瘍マーカーの検査だけでは肝炎や肝硬変だけでも陽性のことがありますし、一部の肝癌ではそれらを発現しない場合には全く信用性がなくなりますので、正常値でも定期的な画像診断を行う必要があります。
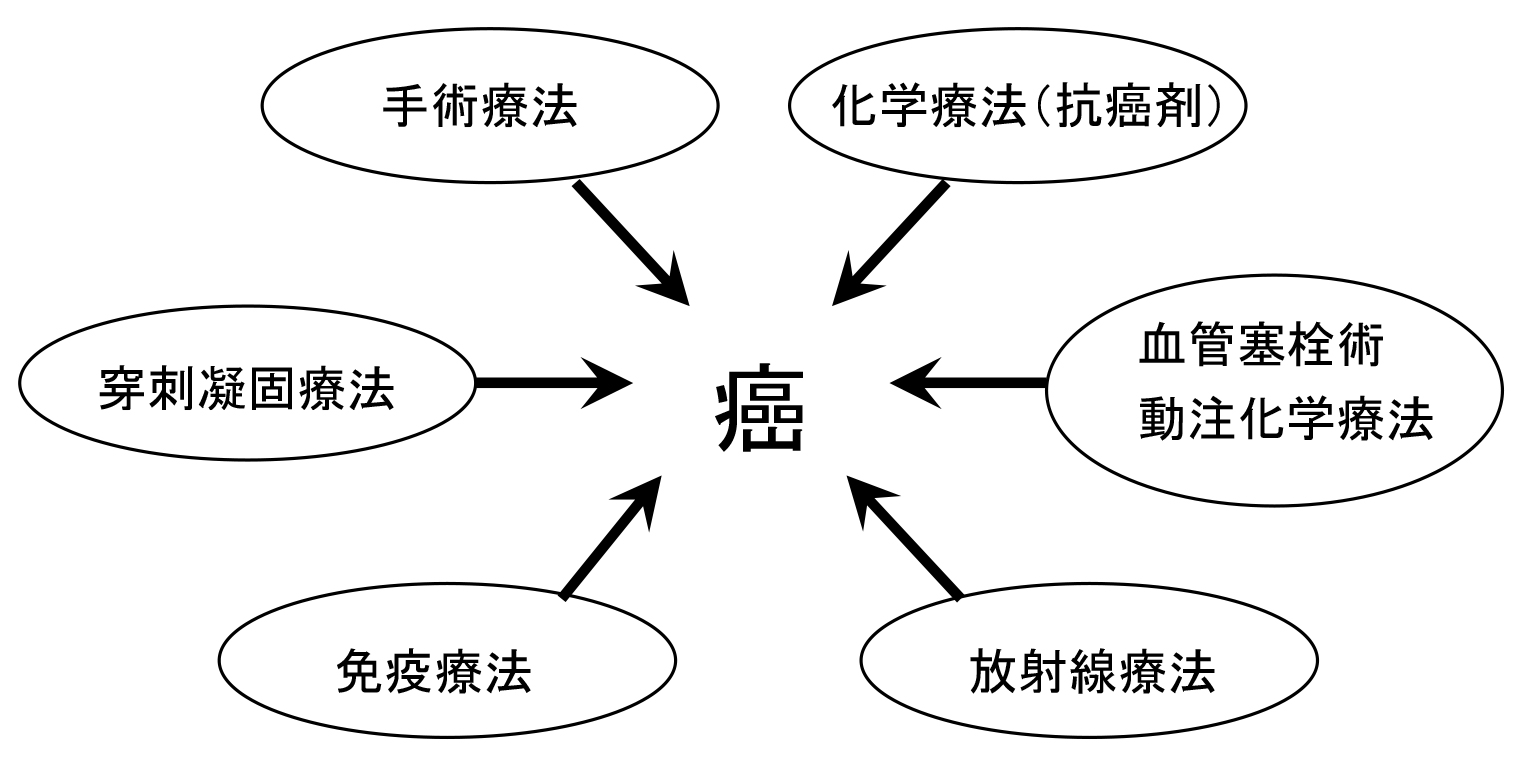
肝臓癌の治療法には大きく分けて以下の3つの方法があります。
肝切除は周囲の肝組織を含めて直接病巣を摘出するので、最も確実な治療法と言えます。しかしながら肝癌の多くは肝硬変を伴っており、肝機能が保たれていることが絶対条件となります。よって手術の侵襲の大きさと肝機能(肝硬変の進行度)を天秤にかけて、安全性が高い場合には手術の適応となります。そのために、手術を検討する場合には必ず年齢や全身状態、他の疾患の合併及び特に肝臓の予備機能を考慮し、手術療法を選択するのか以下の他の治療にするのか検討する必要があります。手術の最低条件では、腹水の貯留や黄疸などの肝不全の兆候がないことや、血液検査で ICG(indrocyanine green)という色素の代謝力をみて肝予備能を検討します。

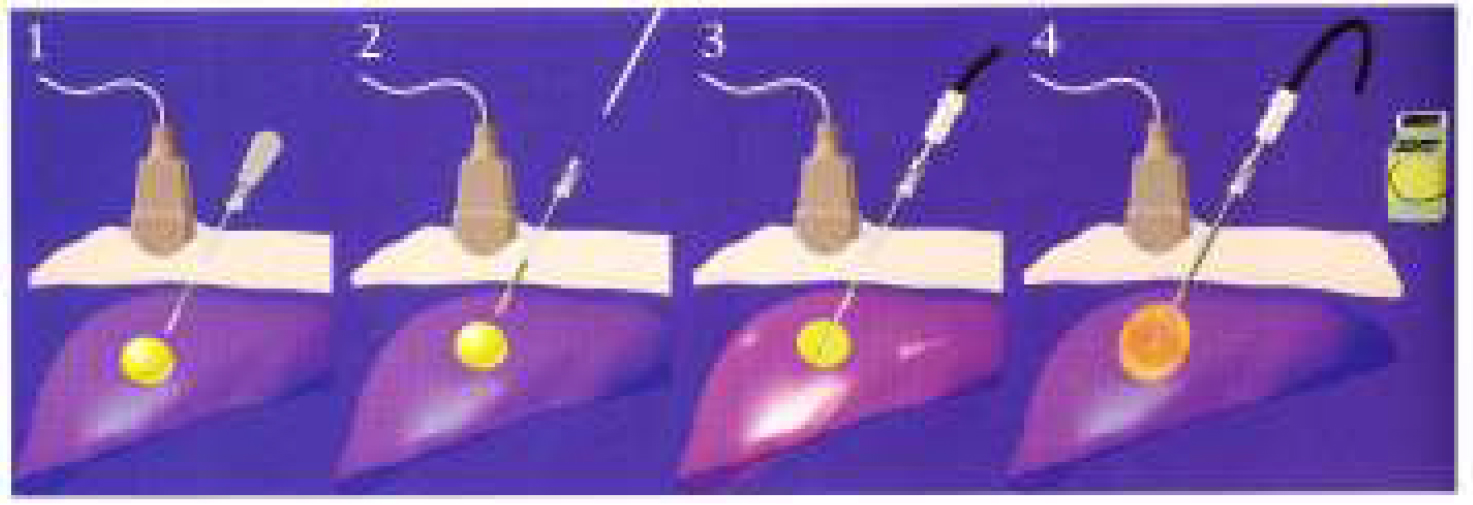
局所麻酔下で経皮的に肝細胞癌に対してエコーでみながら針を穿刺し、エタノールを注入します。直接的にエタノールの脱水効果で腫瘍を破壊する方法で、一般的には2~3㎝以下、2~3個以内の肝細胞癌が良い適応とされています。特に手術ができないような肝機能不良例に適しています。ただ、超音波で見えない場所や肝表面病変や大きな血管に近い場合には、安全な穿刺ができないため適応が外れる場合があります。
エタノール治療(PEIT)と同じく超音波やCTで誘導しながら癌組織を直接穿刺し、先端の電極から電磁波を出して周囲に熱を発生させ、病巣を凝固壊死させる方法です。適応はおおむね直径2~3㎝位の範囲の組織を完全に熱凝固しますので、比較的小さな癌に対する治療に適しています。PEITと同じように3㎝以下、3個以内が良い適応ですが、問題とされる合併症として、大血管に近い場合には血管を凝固してしまうという合併症を生じてしまいますので、適応が外れます。また、表面に近いところや近隣の胃や大腸に接している部位には、それらの組織に熱凝固が伝わり穿孔や壊死の形成があるため、腫瘍の部位に関しては制限されます。更に最近では熱凝固法による腫瘍内圧の上昇のため、門脈(肝臓の血管)内に腫瘍を播種させる危険性も指摘されています。よって、手術ができないような肝機能不良例や合併症をもった方で、且つ穿刺治療に適した場所の治療に限られます。
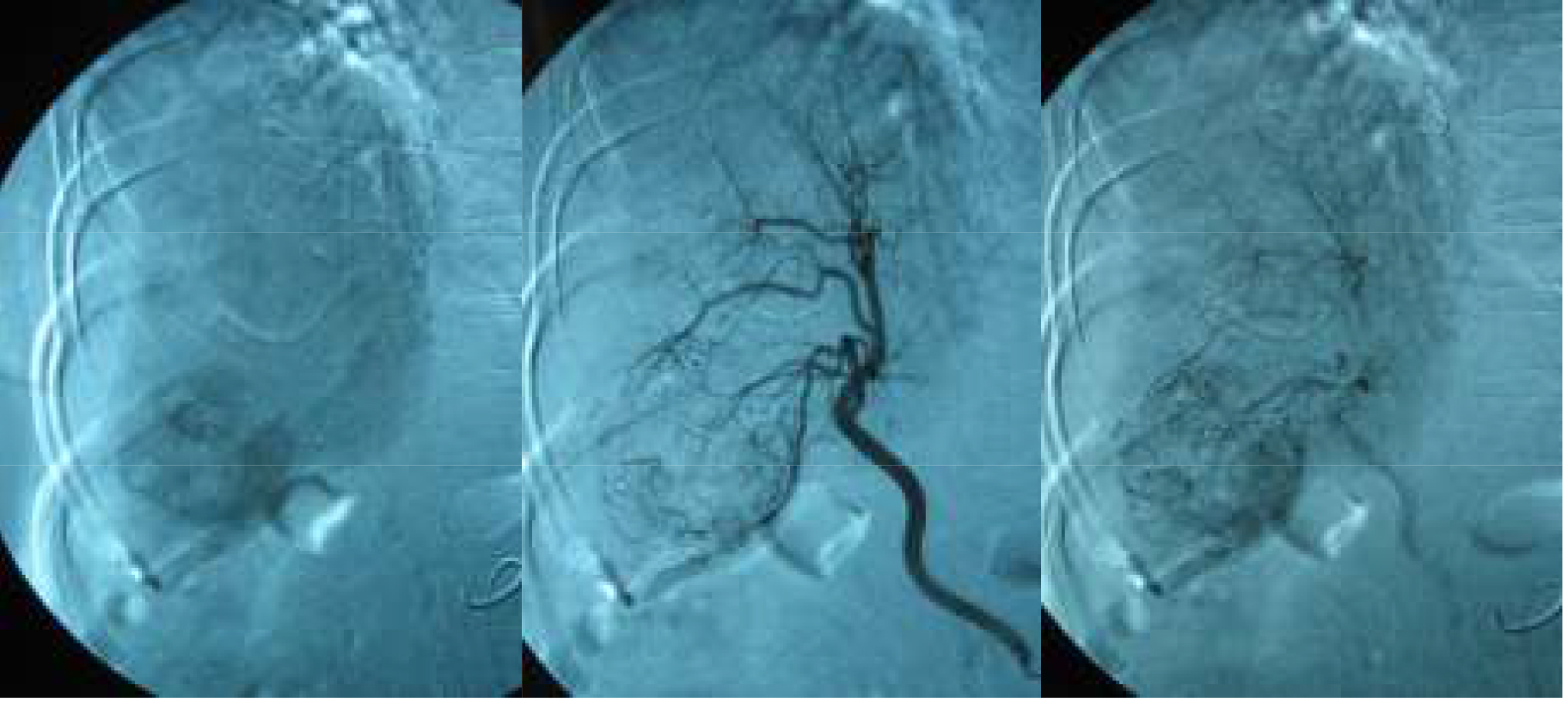
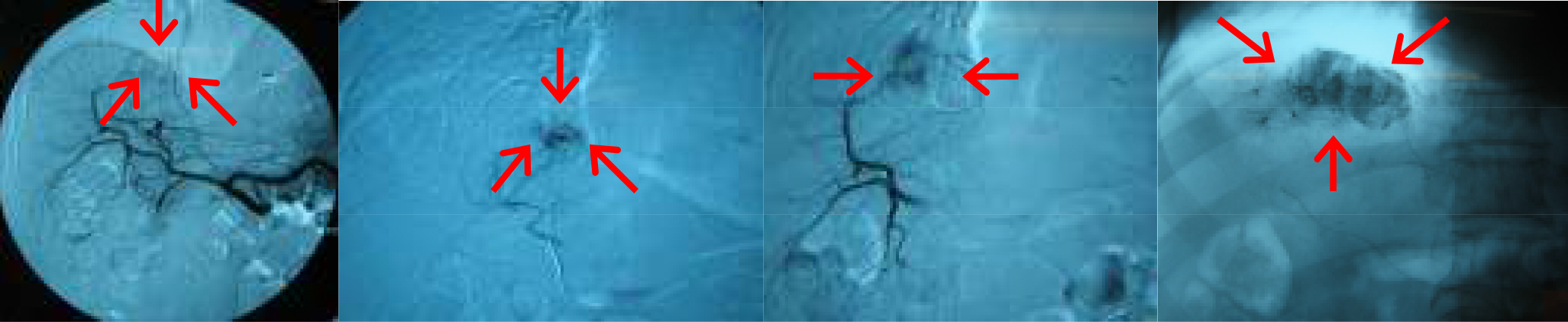
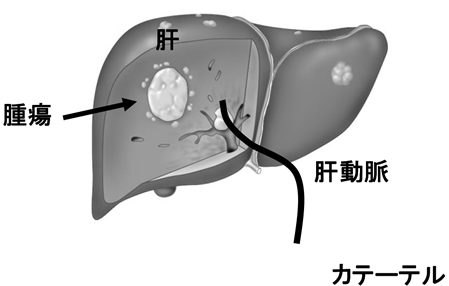
肝臓は肝動脈と門脈(胃や腸の静脈系)からの2重の血流支配を受けています。正常肝はこの両方から酸素や栄養をうけますが、腫瘍に関しては殆どが肝動脈によって栄養されていることからこの治療が考えられました。つまり、正常な肝臓は門脈からの血流で養われますが、肝動脈を主な栄養血管としている腫瘍を塞栓すれば、腫瘍を血流不全に陥らせ、壊死させられるという考えです。鼠径部や手からカテーテルを入れ肝臓の血管を造影した後、超選択的に肝腫瘍の肝動脈に1㎜程のマイクロカテーテルを挿入します。高濃度の抗癌剤を肝局所に投与し、且つ腫瘍を養っている動脈を塞栓物質で詰め、兵糧攻めとするのが TAE です。治療の利点は肝機能が悪い方や手術不能な方でも治療ができるケースが多いことです。また、局所麻酔下のカテーテル治療ですので侵襲が少ないと言えます。欠点は、TAEのみでは腫瘍の完全壊死を得ることが困難で、根治性については劣ります。そのため再燃した時は、繰り返し行う必要があります。また、手術や局所療法、ラジオ波やPEITなどの併用を必要とするケースもあります。
前述のような治療法が選択できない場合には、化学療法(抗癌剤の内服)や点滴を行う場合があります。しかしながら、全身投与では充分な治療や延命効果が得られる程の薬物の開発が成されていません。前述のような積極的な治療の適応がない場合や、肝障害等でそれらの治療が受けられない場合に限って行いますが、他の癌患者様と同様に副作用をみながら行います。まだ肝臓については、肝癌に感受性の高い抗癌剤がないため推奨される治療ではありません。
TAE は有効な治療ですが、腫瘍のために門脈が閉塞している場合には動脈を塞栓すると肝そのものが壊死に陥る場合があります。また、肝機能が不良な患者様は、TAEを肝腫瘍局所に行うといっても肝臓にも負担がかかりますので、そのような場合は分割で肝臓に抗癌剤を入れるためにカテーテルを皮下に埋め込む方法があります。鼠径部又は鎖骨下よりカテーテルを肝臓内に入れ、皮膚の下にリザーバーという2~3㎝径のパックを挿入します。体外よりそのパックを穿刺することにより、繰り返し肝動脈内に薬物を注入できます。終了後は針を抜くだけで、半日もすれば入浴も自由です。この治療の利点は、肝臓への負担が軽いことや前に述べた手術療法や局所凝固療法、TAEなどが困難なケースにも応用治療が可能なことです。特に転移性進行癌には良い適応となります。欠点は、1~2週間に1回、繰り返し外来で2~4時間程かけて化学療法室で薬液を注入する必要があることです。しかし通常の生活には特別な制限はありません。
免疫療法は民間治療を含め様々なものが紹介されていますが、確かなエビデンス(証拠)に基づいた治療法はまだ確立していません。厚生省の検討でも現在、癌に対する免疫療法はごく一部の疾患に対する内服治療や注射治療のみで、抗癌剤をしのぐ程の有効な成績が挙げられていないため、普及に到っていません。その中で、活性化リンパ球療法は保険適応にはなっていませんが、肝臓癌では他の治療との併用により有意な延命効果が成されたとする論文が紹介されています。しかし、それらもまだまだ充分なエビデンスに基づいていませんので、治療を希望される方は担当医と充分相談の上、決定して下さい。
以上、肝癌の治療に関しては上記のような方法がありますが、1 つの治療法に限らずいくつかの方法を組み合わせてプランを立てることが大事です。患者様それぞれ、年齢や他疾患の合併、肝炎や肝硬変の程度、病巣の広がりによって最も適した治療法を組み合わせる必要があります。
進行度を左右する大きな要素は、①腫瘍の大きさ、②数、③血管への浸潤や④多臓器への遠隔転移などで、肝細胞癌の広がりを決定します。これらの程度によりstageⅠ~Ⅳまで分けられます。腫瘍が小さく数の少ない方が早期癌になりますが、小さくても周りの血管に浸潤していたり、多臓器に転移している場合には進行癌となります。Stageによって治療方針が変わってきますので、治療前に精密検査が必要です。
| 肝癌死亡原因 | |
|---|---|
| 癌 死 | 57% |
| 肝 不 全 死 | 26% |
| 消 化 管 出 血 | 3% |
| 食道胃静脈瘤 | 5% |
| 肝細胞癌の予後生存率 | |||
|---|---|---|---|
| 3 年 | 5 年 | 10 年生存率 | |
| 初回肝切除例 | 70% | 55% | 29% |
| P E I T | 65.5% | 42% | 14% |
| T A E | 40% | 22% | 6% |
肝切除の治療成績は、15年前では5年生存率が40数%でしたが、現在では60%程になっています。また10年生存率も25%となり、治療の改善がみられています。10年程前と比べて手術の技術が上がったことや、切除に使われる道具の開発などより出血量・輸血量は明らかに減少しています。stage別に根治的手術後の5年生存率をみると、stageⅠは約80%、stageⅡ約60~65%、stageⅢ約50%、stageⅣ約35%となっています。
経皮的エタノール注入療法(PEIT)の5年生存率は42%~55%です。適応を選択すれば手術療法と同等の治療効果が成されることより、2~3㎝以下、2~3個以下のものには他の治療と併用することにより有効と言われています。
まだ歴史が浅いために5年、10年の生存率はまだ充分に検討されていませんが、PEITと同程度又はそれ以上の治療成績が期待されています。
肝動脈塞栓療法はどうしても手術療法や経皮的な治療、PEIT、マイクロターゼなどができない症例が多いため、そうしても5年生存率は低くなってきます。様々な報告がありますが、TAEでの5年生存率は20~25%程です。しかし、適応がある場合は放置よりは延命効果が期待できます。
